Avec plus de 643 000 patients touchés en 2017, le cancer de la prostate est le premier cancer chez les hommes en France, selon les estimations les plus récentes du Panorama de l’Institut national du cancer. Face à cette maladie, différents traitements peuvent être proposés, comme la chirurgie, l’hormonothérapie, ou encore la radiothérapie externe ou interne, qui permettent un taux de survie à 5 ans de 93 %.
Dans certains cas particuliers – cancers de la prostate métastatiques résistants à la castration (mCRPC) – la radiothérapie interne vectorisée, aussi appelée radiothérapie ciblée, est privilégiée. En collaboration avec le CHU de Nîmes, Baptiste Magnier, enseignant-chercheur à IMT Mines Alès, s’intéresse en particulier à la thérapie au 177Lu-PSMA. Ce traitement combine un élément chimique radioactif, le 177Lutétium (177Lu), à une molécule vectrice conçue pour cibler et se lier à l’antigène membranaire spécifique de la prostate (PSMA). Cette molécule, située à la surface des cellules, est fortement exprimée sur les cellules cancéreuses de la prostate.
D’un point de vue biologique, la molécule ciblant le PSMA sert de « véhicule » jusqu’aux cellules tumorales sur lesquelles elle se fixe, pour cibler le traitement. Une fois arrimé, le 177Lu administre des radiations qui vont tuer les cellules cancéreuses tout en épargnant les tissus sains environnants.
Toutefois, cela reste théorique. Ce type de radiothérapie reste un traitement lourd, avec parfois son lot d’effets secondaires indésirables (fatigue, nausées, douleurs, toxicité pour les reins, etc.). Certains patients ne peuvent pas tolérer l’ensemble de la séquence thérapeutique, et dans certains cas, le traitement peut s’avérer inefficace.
Anticiper la réussite du traitement
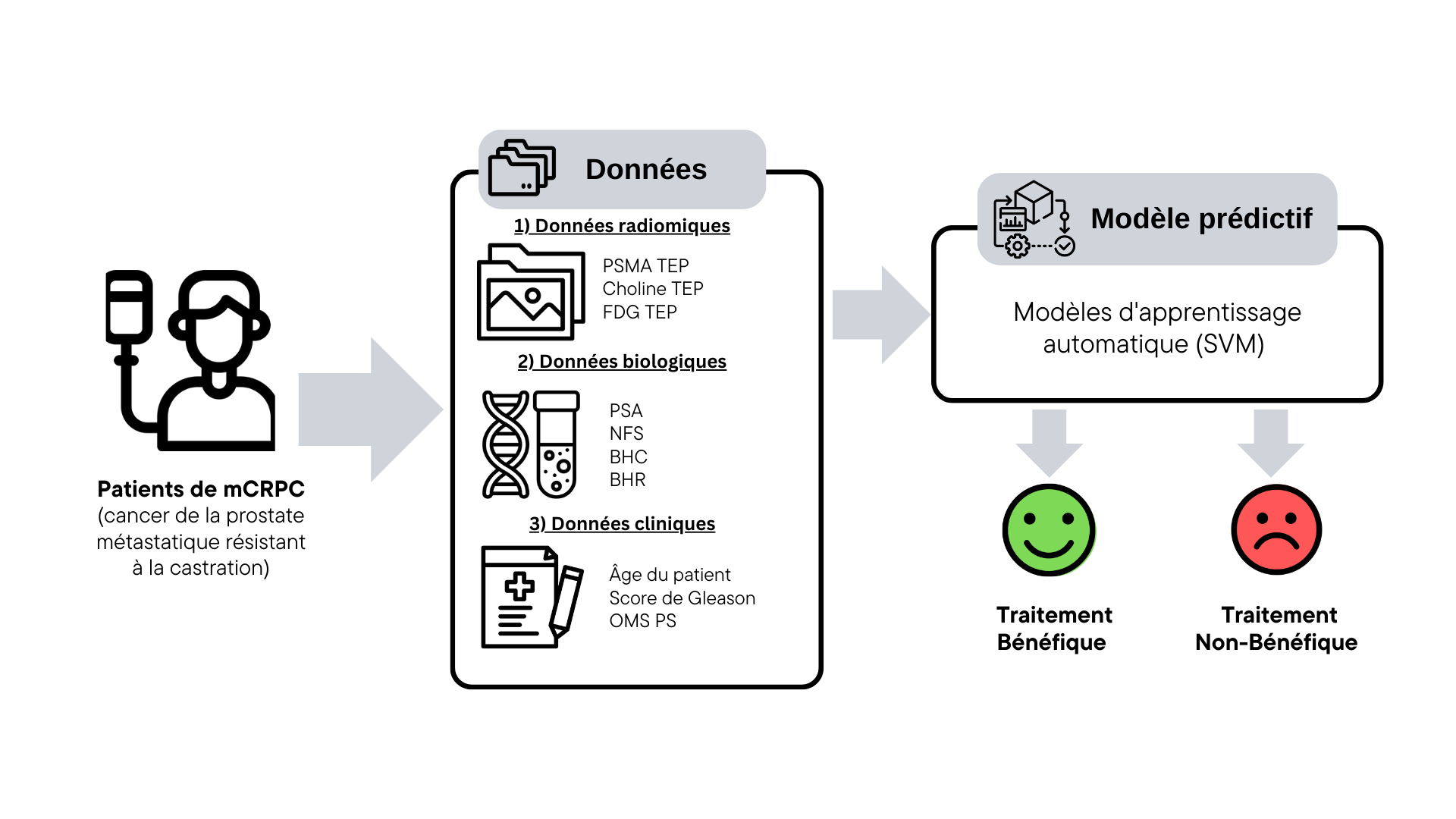
C’est précisément aux patients ne bénéficiant pas pleinement du traitement que se consacre la dernière publication de Baptiste Magnier et son équipe. « L’objectif est d’améliorer la compréhension des facteurs prédictifs influençant l’efficacité de cette thérapie, pour s’approcher de la médecine personnalisée », détaille le chercheur. En collaboration avec des médecins de l’Inserm, l’équipe de recherche a entrepris de développer une approche prédictive pour distinguer les patients qui bénéficieront pleinement du traitement de ceux qui n’y répondront ou ne le supporteront pas. Et ainsi, améliorer les résultats thérapeutiques tout en limitant les effets secondaires.
L’étude a mis en lumière un nouveau paramètre permettant de mieux prédire la réussite du traitement : le taux de captation rénale de la choline, un nutriment. Le groupe de patients n’ayant pas bénéficié pleinement du traitement a montré des taux supérieurs à l’autre groupe.
En pratique, des données de 25 patients réels, atteints de mCRPC et soignés avec une thérapie 177Lu-PSMA, ont été analysées et implémentées dans un modèle d’apprentissage automatique, ou machine learning, sélectionné spécifiquement pour l’étude. Le jeu de données comprenait des paramètres cliniques (âge, informations sur la tumeur), d’imagerie (PET-scans qui utilisent la choline comme traceur) et biologiques (analyses sanguines).